
Spex como parte de la gestión del cuidado de la postura 24/7: Estudio de caso Ilustrativo
Artículo: Spex Seating.
Traducción: Pedro Martínez-Sahuquillo, Asesor Clínico de Rehagirona.

En febrero de 2020 conocí a Jesse y a su familia durante la entrega y puesta en marcha del respaldo Spex. Lo que más me llamo la atención de Jesse fue como su rutina de gestión de cuidados posturales 24/7 fue seguida y monitorizada muy cuidadosamente para poder mantener su participación en las actividades que más le gustaban, al tiempo que preservaba y protegía la forma del cuerpo desde su infancia, tras un diagnóstico de parálisis cerebral infantil.

Para mí fue una gran historia de éxito; todas las piezas parecían encajar en su sitio y las rutinas bien establecidas. Por mi experiencia, sé que se necesita mucho trabajo y la participación de todas las partes implicadas e intervenciones bien coordinadas para lograr este éxito, que a menudo está marcado por muchos desafíos por el camino.
En el caso de Jesse, su atención centrada en la persona y la gestión de la postura 24 horas al día, 7 días a la semana, se componía de:
- Múltiples intervenciones desde su infancia hasta la edad adulta.
- Resiliencia ante la adversidad
- El uso de distintos productos de posicionamiento para estar sentado, tumbado, de pie…
- La participación de muchos terapeutas a lo largo de toda su vida
- Muchos retos y la defensa feroz de los objetivos funcionales y que den calidad de vida, para Jesse.
- Un compromiso total por parte de toda su familia y de los cuidadores, para seguir las estrategias recomendadas y las pautas de manejo postural, para controlar su posición hasta la fecha.
Tenga en cuenta:
Este articulo ha sido escrito gracias al consentimiento y la visión del paciente desde el ámbito familiar que nos ha proporcionado su madre. El equipo de especialistas no ha sido introducido en este artículo, por lo que algunos puntos pueden no haberse añadido. La valoración clínica aquí descrita es mía. Se incluyen referencias clínicas.
ANTECEDENTES DE LA TERMINOLOGÍA
La postura se define como la capacidad del cuerpo para (Pope, 2007, p.21):
- Conformarse a la superficie de apoyo.
- Mantener el equilibrio y estabilizar los distintos segmentos del cuerpo en relación con la superficie de apoyo.
- Adaptarse a las perturbaciones externas e internas (Fuerzas biomecánicas).
- Asegurar un punto fijo en torno al cual los músculos pueda actuar: la estabilidad proximal para la función distal.
- Descansar los segmentos corporales necesarios para el movimiento.
- Adoptar la mejor forma en todos los segmentos que lo componen para realizar la tarea.
La postura se adquiere a lo largo de muchos años, a medida que el niño se desarrolla, y este aprendizaje puede verse alterado por condiciones clínicas que afecten al desarrollo, a la función neurológica o a los cambios esqueléticos.
La gestión de la atención postural 24/7 no es un concepto nuevo (Fulford & Brown, 1976; Pountney, Green, Mulcahy, & Nelham, 1999; Pope, 2007). Las definiciones incluyen “gestión” y “cuidado”:
- La gestión postural, que puede definirse como un enfoque planificado que abarca todas las actividades e intervenciones que repercuten en una postura y una función individuales…adaptadas específicamente (al usuario) …puede incluir asientos especiales, apoyos nocturnos, bipedestadores, ejercicio activo, ortesis, intervenciones quirúrgicas y sesiones de terapia individual (Gericke, 2006, in Robertson et al. 2016), y
- El cuidado postural, que abarca …todos los componentes individuales del programa de gestión postural… una forma de preservar y restablecer la forma del cuerpo para las personas con dificultades de movimiento (RCGP, 2012).
La gestión del cuidado de la postura es una intervención a largo plazo. El primer punto se centra en el “qué, dónde, cuándo y cómo”, pero el segundo destaca mejor el “por qué”, en mi opinión. Los médicos saben que, para minimizar las complicaciones relacionadas con la deformidad postural, necesitamos proteger y restaurar la forma del cuerpo. También queremos asegurarnos de ofrecer un apoyo optimo al tronco para facilitar un mayor control en los brazos (Yildiz, Yildiz, & Elbasan, 2018). Para ello necesitamos tener en cuenta las posturas del paciente sentado, en bipedestación y tumbado:
- La Pelvis es la piedra angular de la estructura corporal (Pope, 2007, p. 113) y requiere que sea lo primero que se tenga en cuenta al valorar el sistema de posicionamiento. Una posición estable en el asiento, y la alineación y el apoyo correctos del tronco permiten orientar la cabeza de forma óptima en el espacio y mejorar la función de los brazos.
- Estar de pie ayuda a mantener la longitud de los tejidos, la densidad mineral ósea y la masa muscular en los individuos con inmovilidad y construir una apostura estable en bipedestación, es integral para el manejo físico general del paciente con discapacidad severa o compleja. (Pope, 2007, pp. 132-133)
- La incapacidad para cambiar de posición, la asimetría postural y la espasticidad son indicadores para el apoyo en la posición de decúbito y el fracaso de la dirección. El posicionamiento nocturno impide la capacidad de modificar las complicaciones posturales secundarias. (Pope, 2007, p.1005).
Las posturas que asumimos a lo largo de las 24 horas del día deben formar parte de un programa de gestión del cuidado de la postura. El éxito depende de la correcta identificación de los equipos necesarios para necesidades clínicas y posturales, y la intervención oportuna del equipo multidisciplinar, incluida familia y los cuidadores, y un entendimiento compartido para un enfoque de la atención verdaderamente centrado en la persona (Person-centred Care, 2017). Esto también debe tener en cuenta la gestión a largo plazo y la revisión del equipo, la postura, la intervenciones, y las rutinas cuando las circunstancias o el estado de la persona cambien.
La tecnología de sedestación de Spex entra en las categorías de tecnologías de asistencia y tecnologías complejas de rehabilitación que se definen de la siguiente forma:
- La tecnología de asistencia es cualquier artículo, pieza de equipo o sistema de productos, ya se adquirido comercialmente en el mercado, modificado o personalizado, que se utilizada para aumentar, mantener o mejorar las capacidades funcionales de las personas con discapacidad. Ley Publica (PL) 108-364 la ley de tecnología asistencial de 1998, enmendada (2004) como se cita en (Cook & Polgar, 2007, p.5).
- La Tecnología de Rehabilitación compleja se refiere a dispositivos médicamente necesarios, configurados individualmente, que requiere evaluación, configuración, ajuste o programación… diseñados para satisfacer las necesidades médicas, físicas y funcionales específicas y únicas de un individuo… [que requiere]… el componente clínico [y] el componente relacionado con la tecnología… (NCART, f.).
La tecnología del Sistema de posicionamiento Spex ofrece un producto comercialmente disponible que es modular y que puede adaptarse a la forma única del cuerpo de la persona para preservar y restaurar la forma del cuerpo en posición sentada. También responde al funcionamiento específico y único de un individuo en posición sentada. La tecnología de asiento Spex puede utilizarse cochecitos, sillas de paseo, silla de ruedas manuales y sillas de ruedas eléctricas para proporcionar apoyo postural al sentarse. Por muy versátil y adaptable que sea a los cambios en las formas del cuerpo y por el potencial de utilizar el sistema de tecnología de asiento para reforzar el apoyo, preservar o restaurar la forma del cuerpo, no puede considerarse lo único dentro de la gestión del cuidado de la postura 24/7.
LOS ANTECEDENTES DE JESSE
Años de la infancia
Jesse nació en 1991. A sus padres les dijeron que tenía un daño cerebral grave, tetraplejia espástica y disfunción cortical, ceguera cortical y Trastorno del desarrollo intelectual . Se le apoyó para que asistiera a un entorno terapéutico una vez a la semana, donde trabajaba con logopedia, fisioterapia y profesores de música. Cuando tenía 4 años, su familia conoció la educación conductiva (EC), que se basa en un concepto “simple” del potencial humano; lo que significa que todos tienen la capacidad para aprender y desarrollarse independientemente de su punto de partida (NICE, 2018) y está diseñada para niños con trastornos neurológicos y motores (parálisis cerebral y educación conductiva, 2020). Su madre se enteró de ella a través de otra madre, y la integró para optimizar el aprendizaje y las habilidades de Jesse. Recuerda que este programa era muy intensivo, un enfoque novedoso y que requería mucho tiempo. Implicaba la asistencia a grupos en los que Jesse estaba fuera de su silla de ruedas para desarrollar habilidades posturales. Se requería un nivel significativo de participación de sus padres, que continuaban el programa en casa.
Durante este tiempo, Jesse también había asistido a la guardería con un profesor de ayuda 1:1 una vez a la semana; la guardería fue una oportunidad para Jesse de socializar en un entorno diferente y hacer amigos lejos de su familia.
La participación en la EC continuo hasta los 5 años, pero se interrumpió debido a su mayor patrón de movimiento de empuje extensor. Fue en esta época cuando la familia también se enteró de que tenía el diagnostico de parálisis cerebral, en lugar de la multitud de presentaciones que les habían dicho en los primeros años.
La condición de Jesse significa que no es verbal, y la comunicación requiere una gran familiaridad con sus comportamientos y expresiones.
La adolescencia
Su madre recuerda que estos años fueron especialmente difíciles. Su programa de ejercicios ya no era efectivo, y Jesse presentaba un aumento de la espasticidad y el desarrollo de contracturas. Requirió una intervención quirúrgica para liberar los tendones de la muñeca/mano y de las caderas (requiriendo una escayola para la cadera que incluía su propio conjunto de retos para el cuidado y la posición), poco después empezó a desarrollar escoliosis. La escoliosis puede provocar dificultades en los cuidados y la posición prona, de pie y supina forman parte de un programa de gestión postural (Scoullar & Imms, 2010).
Se consideró la posibilidad de operar la columna vertebral para alinearla mejor, y su familia comenzó un riguroso programa en colaboración con el equipo multidisciplinar. Se revisaron los programas de ejercicios, se revisaron las tecnologías de asistencia que se utilizaban y se ajustaron a sus nuevas necesidades y se introdujo un sistema de sueño para el posicionamiento en la cama.
La fuerza de empuje extensora de Jesse contribuyó al fracaso de las tecnologías de asistencia a medida que envejecía; rompió los postes traseros de una silla de ruedas cuando tenía 12 años con la fuerza repetida de su extensión al sentarse. Sus consideraciones posturales requerían una cuidadosa necesidad de revisar la robustez de la selección de equipos para las sillas de ducha y los chasis de las sillas de ruedas, para asegurar que la tecnología satisfacía mejor sus necesidades a la vez que permitía la función y a movilidad.
Jesse fue a la escuela en un instituto normal con una unidad que podía atender sus necesidades, hasta los 13. A partir de entonces, fue colocado en una clase con otros niños con diversas discapacidades. Esto supuso un reto adicional, teniendo en cuenta la respuesta de Jesse a los ruidos fuertes y a los comportamientos de otros niños más móviles. Jesse fue retirado de la escuela cuando tenía 19 años.
Jesse tenía una rutina bien desarrollada en su adolescencia, iba a nadar, se reunía con sus amigos una vez a la semana, iba al colegio, tenía un programa de gestión postural que consistía en tumbarse en decúbito prono (tumbarse boca abajo para participar, gestionar el tono y frenar una mayor pérdida de amplitud de movimiento), estar de pie en un bipedestadores, llevar ortesis de tobillo-pie, llevar férulas de brazo y mano para reducir el riesgo de contracturas y mantener una estricta rutina de cuidado personal, ejercicio y noche.
Edades adultas
Desarrolló problemas dentales cuando tenía 19 años, a causa de unos molares impactados. Necesitó repetidos tratamientos de antibióticos y presentó un aumento de la salivación y la asfixia, lo que repercutió en su alimentación. El reto de proporcionar una atención centrada en la persona de forma coordinada se puso de manifiesto cuando la madre de Jesse contó que deseaban pagar de forma privada los procedimientos dentales necesarios, pero que no podían hacerlo debido al proceso de derivación a través del sistema público de salud, que tardó más de un año en programar cirugía.
Mientras esperaba la operación dental, se cambió la medicación de Jesse para controlar la infección y minimizar el aumento de la salivación, lo que llevó a cambios para controlar el aumento de las secreciones orales. Los cambios de medicación dieron lugar a episodios persistentes de diarrea, lo que se consideró que contribuía directamente a la aparición de ulceras en la zona de los glúteos. La humedad puede contribuir a la ruptura de la piel al causar maceración, lo que predispone a la piel a las lesiones (Bhattacharya & Mishra, 2015). Esto afectaba a la tolerancia a la sedestación, a la posición sentada y tumbada, a las actividades funciones que realizaba habitualmente y, de nuevo, requiere una revisión de su rutina establecida y de las tecnologías de apoyo utilizadas.
- Se evaluó su cama y se le prescribió un colchón de aire dinámico para asegurar una buena distribución de la presión y aliviar la ruptura de la piel. En el caso de Jesse esto ha provocado un aumento de sudoración.
- La natación se interrumpió.
- Se evito cualquier entorno que pudiera provocar una infección.
- El tiempo que pasaba en su silla de ruedas se limitaba a 1,5 horas como máximo y pasaba más tiempo en su cama.
Cuando Jesse tenía 21 años, ya no se requería que se le realizara una cirugía en la varilla espinal. Aunque sigue presentado escoliosis, oblicuidad pélvica, inclinación anterior de la pelvis y rotación pélvica, el enfoque de su gestión de la atención postural evitó mayor deterioro postural hasta el punto de que fuera necesaria la cirugía.
APRECIAR EL RIESGO DE CARGA DEL CUIDADOR
Teniendo en cuenta que uno de los progenitores tenía que cuidar a Jess a tiempo, el apoyo limitado que les podía ofrecer la familia extendida y que tenían que cuidar de otros niños, es evidente que los años de la infancia Jesse fueron un reto para la familia.
Como clínico que trabaja predominantemente con poblaciones de adultos y ancianos, estoy familiarizada con la carga del cuidador que se experimenta cuando un miembro de la familia necesita repentinamente asumir el papel de cuidador a corto/largo plazo – estos están de hecho bien descritos en varios textos (Given, Given, & Sherwood, 2012; Hildebrand, 2016; Linderberger & Meier, 2013). La madre de Jesse es reconocida como cuidadora informal o asistente sanitaria para los fin de semanas – esto puede significar un cambio en el equilibrio ocupacional y trabajar muchas horas (RanehoV & Håkansson, 2018).
El hecho de que la madre de Jesse asumiera estos retos supuso para ella estar expuesta a quedar exhausta y sueparada. De hecho, la parálisis cerebral es una discapacidad pediátrica que dura toda la vida y los cuidadores deben desempeñar un papel esencial y clave dentro del enfoque del equipo multidisciplinar y la rehabilitación (Dambi, etal., 2016) sin dejar de tener que equilibrar el hogar, el trabajo y la vida social. Las preocupaciones financieras, los limitados sistemas de apoyo social, el mantenimiento de los roles vitales y la unidad familiar, el acceso variable a la información y la educación sobre el diagnóstico y las intervenciones y una multitud de miembros del equipo clínico a lo largo de la vida de Jesse significaron que ciertamente hubo desafíos.
La madre de Jesse dijo algo que sigue dando vueltas en mi cabeza: si no tienes la posibilidad de elegir, ¿Eso es la resiliencia?. Sin embargo, destacó que la familia se las arregló dando pequeños pasos. Se las arreglaron centrándose solo en el ahora y en la próxima semana. La família también se enfrentó a cuestiones como trabajar juntos, mantener las cosas lo más normales posibles y encontrar intereses compartidos que pudieran hacer como familia, así como mantener la participación en estos intereses.
Aplaudieron la oportunidad que tuvo Jesse de ir a la escuela, ya que fue el entorno donde pudo mostrarse y desarrollar su personalidad. La importancia de la familiaridad con Jesse para interpretar y entender su comportamiento fue esencial y algo que se identificó desde el principio. Los padres de Jesse han desafiado, cuestionado y seguido siendo un firme defensor del bienestar de Jesse. Me han hecho ver la importancia de que un entendimiento compartido sea fundamental para la aplicación de cualquier programa terapéutico y la aceptación de cualquier equipo necesario para apoyar a la persona con discapacidad.
La introducción de cuidadores formales también permitió a sus padres reanudar las tareas habituales que debían realizar y les permitió tener periodos de descanso, lo que añadió una dimensión más a su entorno social.
En 2015 la madre de Jesse fue diagnosticada con cáncer de mama y requirió cirugía y el apoyo de los cuidadores formales fue crucial durante este periodo.
COMPLICACIONES SECUNDARIAS Y SU IMPACTO EN LA GESTIÓN DE LOS CUIDADOS POSTURALES
Su plan de gestión de los cuidados posturales 24/7 requería una reevaluación y una revisión con el desarrollo de una úlcera. Después de unos seis meses la úlcera era persistente, pero no empeoraba. Un especialista en cuidados de úlcera evaluó a Jesse y realizó un mapa de presión en posición supina (es decir, tumbado sobre la espalda). Se demostró que Jesse solo mantenía contacto en la parte posterior de la cabeza, los omoplatos (escápulas), el sacro y la parte posterior de los talones. Con un contacto limitado a lo largo de su cuerpo, esto aumentó la presión sobre los puntos de contacto y creó una postura inestable. Esto podría denominarse postura preferida (habitual) (Agustsson, Sveinsson, Pope y Rodby-Bousquet, 2018) y se tradujo en su postura de sentado y de pie, ya que se había producido una adaptación fisiológica.

Un terapeuta ocupacional también revisó su equipo de movilidad: el bipedestador y la silla de ruedas. Las consideraciones claves para la gestión de las lesiones por presión en evaluaciones de los asientos incluyen: la anchura del asiento de la silla, el respaldo de la silla, el ángulo del asiento con respecto al respaldo, los reposabrazos, los reposapiernas y reposapiés, el reposacabezas y los accesorios para apoyar la postura y evitar el deslizamiento/ el cizallamiento en el sistema de sedestación (Stephens & Bartley, 2018).
Se implementaron cambios para su rutina de gestión de cuidados de la postura 24 horas:
De pie:
- Se proporcionó un nuevo bipedestador para apoyar mejor la posición de pie de Jesse ahora que habría crecido más y requería una revisión del soporte existente.
Sentado:
- Se proporcionó un cojín de espuma a medida tras la elaboración de un estudio con un mapa de presión en posición sentada para garantizar una distribución óptima de la presión, la estabilidad de la pelvis y el apoyo de los muslos.
- Se introdujo un respaldo Spex Classic para garantizar un contacto óptimo con la espalda de Jesse en la silla de ruedas y se configuró para responder plenamente a su forma corporal individual y descargar la presión sobre las prominencias óseas (escapulas) con la adicción de una capa de supracor para mejorar la termorregulación.
- Los soportes laterales del tronco de Spex se proporcionaron para reforzar el apoyo en el sistema de sedestación y alinear mejor el tronco para la posición y el control de la cabeza.
- Se le proporcionó un reposacabezas Spex que podía responder a su posición única de la cabeza y seguir permitiéndole la capacidad de mover la cabeza y mirar a su alrededor. La posición de su cabeza se mantuvo en la línea media con los soportes correctos de la pelvis y el tronco.
- Se incluyeron accesorios de cojín Spex para mejorar el apoyo y el control postural: un cinturón de apoyo pélvico de 4 puntos y soporte para los tobillos.
- El chasis de la silla de ruedas siguió incluyendo la basculación para la gestión de la presión y la fatiga.
- Se utilizo un arnés torácico PB/DB para sostener la posición del tronco, permitiendo al mismo tiempo el movimiento de los brazos.
Tumbado:
- Se retiró el colchón de aire dinámico de su cama y se le proporcionó un colchón de espuma más estable.
- Se introdujo un sistema de posicionamiento nocturno para optimizar la alineación y proporcionar el apoyo necesario para la estabilidad. Con este sistema en su cama articulada, él pudo adoptar una posición más sentada para garantizar una mayor estabilidad y un mejor contacto con el cuerpo cuando este tumbado en supino. Esto ayudó a reducir la presión sobre la zona de la úlcera.
- Las sábanas de su cama fueron desechadas y sustituidas por sábanas de algodón 100% para reducir la sudoración y las molestias.
- Jesse continuó con el decúbito prono sobre una cuña en el suelo para descargar completamente cualquier presión en la zona de la úlcera y para continuar con su programa de gestión de ejercicios y rango de movimiento.
La zona de la úlcera tardo aproximadamente 18 meses en curarse y requirió un programa de gestión y seguimiento específico y estructurado. Con la adicción del tratamiento dental necesario y los cambios de gestión postural, incluida la revisión fisioterapéutica de su programa de ejercicios, Jesse no ha tenido ninguna otra complicación de la integridad de la piel hasta la fecha.
AVANCEMOS HASTA 2020
Se han realizado pequeño cambios y revisiones con sus dispositivos de ayuda para las posturas tumbado, sentado y de pie, pero sus programas posturales han continuado. Los cambios han sido:
- Acomodar el equipo que Jesse requiere como parte de su gestión de cuidados posturales 24/7
- Facilitar un mejor y más fácil acceso al cuarto de baño, al dormitorio y a los espacios compartidos.
- Garantizar el espacio para el equipo de cuidadores formales.

Revisiones de la cama:
- Sigue con el sistema de posicionamiento nocturno 20 años después y duerme bien con sábanas de algodón y la estabilidad que ofrece el sistema de posicionamiento.
- Se le ha cambiado el colchón por otro de espuma y no ha vuelto aparecer ninguna úlcera.
- Continua con su programa de prono terapia.
Revisiones de la silla de ruedas:
- Incluye los soportes laterales abatibles Spex para que la familia y los cuidadores puedan liberar fácilmente el mecanismo de bloqueo antes de las transferencias.
- Ajuste de la posición del reposacabezas y ajuste de la postura general en respuesta a las necesidades posturales de Jesse.
- Un reemplazo del respaldo Spex con un contorno único para su forma corporal actual.
- Usando soportes metálicos en forma de L para asegurar que el cojín se mantenga en su posición cuando Jesse está usando toda la fuerza de su patrón extensor cuando está en la silla de ruedas.
- Proporcionar una sombrilla para que Jesse pueda asistir a sus eventos de carreras de coches junto con su familia y los cuidadores, que le encantan, y salir al aire libre.
Equipo de cuidado personal:
- Revisión y actualización de las sillas de ducha.
- Se proporciona una grúa de techo para las transferencias.
Revisión de la bipedestación:
- Esto se ha actualizado de nuevo y la tolerancia a estar de pie es de una hora en los últimos meses. Se trata de una mejora de la tolerancia permanente.
Revisión de los dispositivos ortopédicos:
- Jesse sigue con sus férulas de mano, brazo y tobillo-pie.
Antes de 2015, la familia tenía pocas vacaciones o tiempo fuera de la casa, pero con la introducción de un equipo regular de cuidadores formales y equipos que pueden ser transportables, esto ha permitido a la familia planificar actividades fuera de casa. La planificación y organización de los viajes fuera de casa lleva mucho tiempo, como describió su madre, pero esto se ha convertido en parte del mantenimiento de una rutina que contribuye a la calidad de vida de la familia. Han viajado a ver carreras de coche por todo el país, algo que a Jesse le sigue encantado.
El entorno social de Jesse se ha ampliado con la provisión de dispositivos tecnológicos de asistencia y rehabilitación compleja adecuada. El equipo, sin embargo, puede romperse. No es posible tener siempre dos de cada cosa si esto ocurre fuera de las horas de trabajo o los fines de semana, pero esto también ha fomentado una excelente planificación. Su madre afirma que esto también significa que las familias y los equipos de cuidadores tienen que volverse astutos…pensar fuera del cuadrado…y tener mucha vigilancia para seguir manteniendo las rutinas, los equipos, las actividades y el compromiso funcional.
El riesgo de la carga del cuidador está presente, pero se mitiga por su enfoque como unidad familiar, el apoyo de un coordinador de cuidados dedicado a la gestión clínica de Jesse y cinco días con cuidadores formales para apoyar a la familia. Esto garantiza el seguimiento de las rutinas, la postura y el equipamiento, y la persistencia de los programas de gestión del cuidado de la postura establecidos. Jesse acude con regularidad a los concursos de pub, se reúne con sus amigos y sus cuidadores para realizar una actividad comunitaria, pasa tiempo de calidad con la familia y accede regularmente a la comunidad en general.
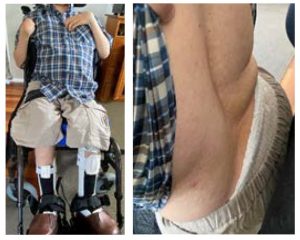
Conclusión – reflexiones
La gestión de los cuidados posturales 24/7 requiere un enfoque de equipo, una compresión compartida de las necesidades posturales, un enfoque coordinado y de empoderamiento, para que las intervenciones y los programas estén realmente centrados en la persona (Person-centred Care, 2017).
Según mi experiencia, existen múltiples retos a la hora de aplicar un programa sólido de gestión postural. Entre ellos se encuentran los problemas de financiación, la consecución de ese entendimiento compartido por parte de los equipos clínicos y la familia, el acceso al apoyo de los cuidadores y el apoyo de la familia en la aplicación de los programas de cuidados posturales, las aceptaciones de los dispositivos tecnológicos de asistencia recomendados y la obtención de una revisión oportuna de la postura y los productos cuando cambien las circunstancias. La experiencia, anecdótica de Pope (2017) identificó que la falta de espacio para los equipos, la falta de tiempo o asistencia, y el posible rechazo de las personas a tener equipos médicos en el entorno doméstico pueden hacer que los programas de gestión postural de pie sean menos probables en el entorno doméstico.
Los componentes de la tecnología de sedesctación Spex han sido eficaces durante los últimos 20 años para responder a las necesidades de la presión y posturales de Jesse, junto con su otra tecnología de asistencia prescrita. El soporte del respaldo permite un fácil ajuste y configuración para que el tronco de Jesse este óptimamente alineado contra la gravedad con un excelente contacto en la superficie del respaldo y del asiento para la estabilidad y la distribución de la presión, y su cabeza está bien apoyada en el reposacabezas. La elección de los componentes modulares ha sido prescrita para satisfacer sus necesidades clínicas y funcionales, mejorar esas necesidades funcionales y la facilidad de los cuidadores, para que pueda seguir participando en el entorno social más amplio con su sistema de posicionamiento.
La historia de Jesse no está exenta de desafíos. Su desarrollo de espasticidad y contracturas, la rotura de equipos necesarios debido a su tono muscular y los 18 meses que estuvo con la úlcera en el sacro, requirieron un cambio en la gestión de los cuidados posturales y en los dispositivos tecnológicos de asistencia prescritos. El estudio de este caso pone de manifiesto que incluso pequeños cambios en el diagnóstico clínico pueden tener un impacto significativo en la vida diaria del usuario, del equipo y de la familia implicada, y que es posible adoptar un enfoque holístico y centrado en la persona para lograr resultados funcionales positivos.

SPEX COMO PARTE DE LA GESTIÓN DEL CUIDADO DE LA POSTURA 24/7
La prescripción y equipos se basa en las necesidades clínicas y funcionales del usuario. Es evidente que el respaldo Spex, los soportes laterales de tronco Spex, los accesorios de cojín Spex y el reposacabezas Spex han sido capaces de responder a los cambios clínicos y posturales durante los últimos 20 años de programas de gestión del cuidado de la postura de Jesse.
Spex puede ser eficaz en:
- Proporcionar un alivio postural adecuado para posición y el control de la cabeza.
- Proporcionar un alivio de la presión y un confort adecuados para la gestión de los cuidados posturales complejos.
- Tener el cuerpo completamente apoyado para mantener una alineación saludable contra la gravedad.
- Permitir el ajuste y la adaptación a medida que cambian las necesidades.
- Facilitar la participación en actividades funcionales y facilitar la inclusión en el entorno social más amplio para reducir el aislamiento social.
- Ser fácil de usar por el usuario y la familia/cuidadores tras la educación y la formación.
- Ser estéticamente agradable y permitir la autoexpresión del usuario en su silla de ruedas.
- Ser apropiado para chasis de ruedas manuales o eléctricas.
Referencias
– Agustsson, A., Sveinsson, T., Pope, P., & Rodby-Bousquet, E. (2018, Jul).Postura preferida al acostarse y su asociación con la escoliosis y caderas luxadas en adultos con parálisis cerebral. Disability and Rehabilitation, 1-5. doi: https://doi.org/10.1080/09638288.2018.1492032
– Balci, N. C. (2016).Métodos actuales de rehabilitación para la parálisis cerebral. In M. K. Gunel (Ed.), Cerebral Palsy – current steps (pp. 51-78). Rijeka: InTech. doi: http://dx.doi.org/10.5772/64373
– Bhattacharya, S., & Mishra, R. K. (2015).Las úlceras por presión: Compresión actual y nuevas modalidades de tratamiento. Indian Journal of Plastic Surgery, 48(1), 4-16. doi:10.4103/0970-0358.155260
– Boztepe, H., Cinar, S., Ay, A., Kerimoglu Yildiz, G., & Kilic, C. (2019). Predictors of caregiver burden in mothers of children with leukemia and cerebral palsy. Journal of Psychosocial Oncology, 37(1), 69-78. doi:10.1080/07347332.2018.1489441
– Cerebral Palsy and Conductive Education. (2020). Retrieved from Cerebral Palsy Guidance: https://www.cerebralpalsyguidance.com/cerebralpalsy/living/conductive-education/
– Cook, A. M., & Polgar, J. M. (2007). Cook & Hussey’s assistive technologies: principles and practice (3rd ed.). St Louis, Missouri, USA: Mosby Inc.
– Dambi, J. M., Jelsma, J., Mlambo, T., Chiwaridzo, M., Dangarembizi-Munambah, N., & Corten, L. (2016). An evaluation of psychometric properties of caregiver burden outcome measures used in caregivers of children with cerebral palsy: a systematic review protocol. Systematic Reviews, 5 (42). doi:10.1186/s13643-016-0219-3
– Fulford, G. E., & Brown, J. K. (1976). Position as a cause of deformity in cerebral palsy. Developmental Medicine of Child Neurology, 18(3), 305- 314.
– Given, B. A., Given, C. W., & Sherwood, P. (2012). Caregiver Burden. In A. Naeim, D. B. Reuben, & P. A. Ganz (Eds.), Management of Cancer in the Older Patient (1st ed., pp. 241-248). Elsevier Inc. doi:https://doi.org/10.1016/C2009-0-41445-4
– Hildebrand, M. W. (2016). Caregiving after Stroke. In G. Gillen, Stroke Rehabilitation (4th ed., pp. 309-327). St. Louis: Elsevier Inc. doi: https://doi.org/10.1016/B978-0-323-17281-3.00015-0
– Lindenberger, E., & Meier, D. E. (2013). What Special Considerations Are Needed for Individuals With Amyotrophic Lateral Sclerosis, Multiple Sclerosis, or Parkinson Disease? In N. E. Goldstein, & R. S. Morrison, Evidence-Based Practice of Palliative Medicine (pp. 317-329). St. Louis: Elsevier Inc. doi: https://doi.org/10.1016/B978-1-4377-3796-7.00056-2
– NCART. (n.d.). Educational Materials. Retrieved from National Coalition for Assistive & Rehab Technology: https://ncart.us/uploads/userfiles/ files/CRT%20Definition%206-1-14.pdf
– NICE. (2018). Conductive Education. Retrieved from NICE: https://conductive-education.org.uk/about-us/what-is-conductive-education/
– Person-centred Care. (2017). Retrieved from Health Education England (NHS): https://www.hee.nhs.uk/our-work/person-centred-care
– Pope, P. (2007). Severe and Complex Neurological Disability. Philadelphia: Elsevier Ltd.
– Pountney, T. E., Green, E., Mulcahy, C., & Nelham, R. (1999). Chailey levels of ability. Physiotherapy, 85(12), 693.
– RanehoV, L., & Håkansson, C. (2018). Mothers’ experience of their work as helathcare assistance for their chronic disabled child. Scandinavian Journal of Occupational Therapy, 120-135. doi: https://doi.org/10.1080/11038128.2018.1483427
– Santos, T. M., Biancardi, M., Guare, R. O., & Jardim, J. R. (2010). Caries prevalence in patients with cerebral palsy and the burden of caring for them. Spec Care Dentist, 30(5), 206-210. doi: https://doi.org/10.1111/j.1754-4505.2010.00151.x
– Scoullar, B., & Imms, C. (2010). The young adult with complex disability. In K. Dodd, C. Imms, F. T. Taylor, & London (Ed.), Physiotherapy and Occupational Therapy for People with Cerebral Palsy: A Problem-Based Approach to Assessment and Management (p. 250). Mac Keith Press.
– Stephens, M., & Bartley, C. A. (2018). Understanding the association between pressure ulcers and sitting in adults what does it mean for me and my carers? seating guidelines for people, carers and health & social care professionals. Journal of Tissue Viability, 59-73. doi: http://dx/doi. org/10.1016/j.jtv.2017.09.004
– Yildiz, A., Yildiz, R., & Elbasan, B. (2018). Trunk control in children with Cerebral Palsy and its association with upper extremity function. Journal of Developmental Physical Disabilities, 669-679. doi: https://doi.org/10.1007/s10882-018-9611-3





